Diabète – de la condamnation à mort à la maladie traitable
Un diagnostic précoce et la mise en place rapide de traitements adaptés sont les clés d’une prise en charge efficace de la polyarthrite rhumatoïde (PR). Cette maladie articulaire inflammatoire très répandue est apparue pour la première fois il y a des milliers d’années, mais il faut attendre le XXe siècle pour voir les premières avancées majeures. Aujourd’hui, la maladie peut être si bien contrôlée chez un nombre croissant de personnes qu’elles vivent presque sans douleurs.
Os millénaires et patients célèbres: la PR à travers les âges
Des ossements découverts prouvent que la polyarthrite rhumatoïde (PR) est apparue au moins 4500 ans avant Jésus-Christ. Des écrits ultérieurs font régulièrement état de maladies dont les symptômes correspondent à ceux de la PR. Un célèbre patient du XVIIe siècle est le peintre flamand Rubens, qui a souvent représenté des mains marquées par le rhumatisme dans ses œuvres tardives. Ce n’est qu’en 1859 que le médecin britannique Alfred Baring Garrod introduit pour la première fois l’appellation «polyarthrite rhumatoïde». À l’époque, les méthodes de traitement se limitaient à des remèdes traditionnels, comme l’hirudothérapie. Les patients se sont par la suite vus administrer des produits à base d’opiacés et d’alcool pour soulager les douleurs dans une certaine mesure.
Au début du XXe siècle, les progrès de la radiologie ont permis de poser un diagnostic plus précis de la PR et de la distinguer d’affections apparentées comme l’arthrose. Cela marque le début de l’ère moderne de l’approche de la PR. L’American Rheumatism Association reconnaît la PR comme maladie à part entière en 1941.
Comme pour de nombreuses maladies, l’or est utilisé dans le traitement de la PR à partir des années 1920. Les injections de sel d’or, dont les effets n’interviennent qu’au bout de six mois, sont considérées comme la première génération de médicaments de base contre la PR. Les médicaments de base sont également appelés DMARD (Disease Modifying Anti-Rheumatic Drugs) ou ARMM (antirhumatismaux modificateurs de la maladie). Ils ont un effet anti-inflammatoire et peuvent donc être utilisés à long terme en cas d’inflammations constantes chez les personnes concernées.
L’année 1948 marque un tournant dans la rhumatologie au XXe siècle: aux États-Unis, Philipp S. Hench a été le premier à utiliser la cortisone pour traiter la PR. Cela révolutionne non seulement la rhumatologie, mais aussi toute la médecine, améliorant ainsi la vie d’innombrables patients. Dans les années 1950, plusieurs ARMM synthétiques ont finalement été autorisés, à l’image de l’hydroxychloroquine, utilisée à l’origine comme antipaludéen.
Des avancées majeures dans la seconde moitié du XXe siècle
Les années 1960 et 1970 sont surtout marquées par de nouveaux développements diagnostiques permettant une classification différenciée des différentes maladies rhumatismales.
D’autres étapes importantes ont été franchies dans le traitement de la PR dans les années 1980 et 1990. Soulignons notamment le développement du méthotrexate. Dans les années 1980, cette substance qui fait partie des ARMM synthétiques a été rapidement utilisée à grande échelle pour son action anti-inflammatoire ciblée, ouvrant ainsi une ère entièrement nouvelle dans le traitement de la PR.
À la fin du XXe siècle, l’accent est placé sur le développement des produits biologiques. Ces substances actives interviennent dans le processus inflammatoire, par exemple en neutralisant les protéines qui transmettent les signaux inflammatoires. Parmi les produits biologiques, citons notamment les inhibiteurs du TNF alpha. Ces médicaments se distinguent par leur grande efficacité, produisant chez les patients de meilleurs taux de réponse que jamais auparavant. Le domaine des produits biologiques a connu divers nouveaux développements et perfectionnements au cours des années qui ont suivi. Pour un nombre croissant de patients, ces avancées ont été porteuses d’espoir d’une progression plus lente de la maladie, voire d’une rémission (on entend par là un état peu symptomatique, défini selon certains critères).
Cette évolution rapide s’est poursuivie au cours des deux dernières décennies. D’une part, de nouveaux mécanismes d’action ont été identifiés et les préparations correspondantes ont été mises sur le marché (comme les anticorps dirigés contre le récepteur de l’interleukine-6 et les anticorps anti-CD20 dans le domaine des médicaments biologiques, ou les inhibiteurs de Janus kinase dans le groupe des médicaments de base synthétiques). D’autre part, les nouvelles connaissances ont également permis d’adapter la stratégie d’utilisation des préparations à base de cortisone. Celles-ci continuent de jouer un rôle important, mais peuvent désormais souvent être dosées plus faiblement.1
Une large gamme de médicaments est aujourd’hui disponible grâce aux progrès continus dans la recherche et le développement. Ceci est extrêmement important, car la PR évolue différemment d’un patient à l’autre, si bien que le traitement approprié doit être déterminé individuellement. Le traitement de la PR intègre aujourd’hui des antidouleurs classiques (antalgiques), des anti-inflammatoires non stéroïdiens (AINS) pour soulager la douleur et réduire l’inflammation, ainsi que des préparations à base de cortisone qui ont un effet anti-inflammatoire puissant. Les médicaments de ces groupes peuvent certes apporter un grand soulagement aux personnes concernées, mais n’ont aucune influence sur l’évolution de la maladie. Dépourvus d’effet analgésique, les ARMM ont en revanche un effet anti-inflammatoire sous leurs formes les plus diverses (synthétique conventionnelle ou ciblée, ou encore sous forme de produits biologiques).2
En revanche, à défaut de traitement médicamenteux optimal selon les connaissances actuelles, l’espérance de vie des patients atteints de PR est réduite, car une PR non traitée peut également s’étendre aux organes.3 Grâce aux traitements modernes de la PR, le nombre de décès liés à la maladie a toutefois pu être réduit de manière continue:
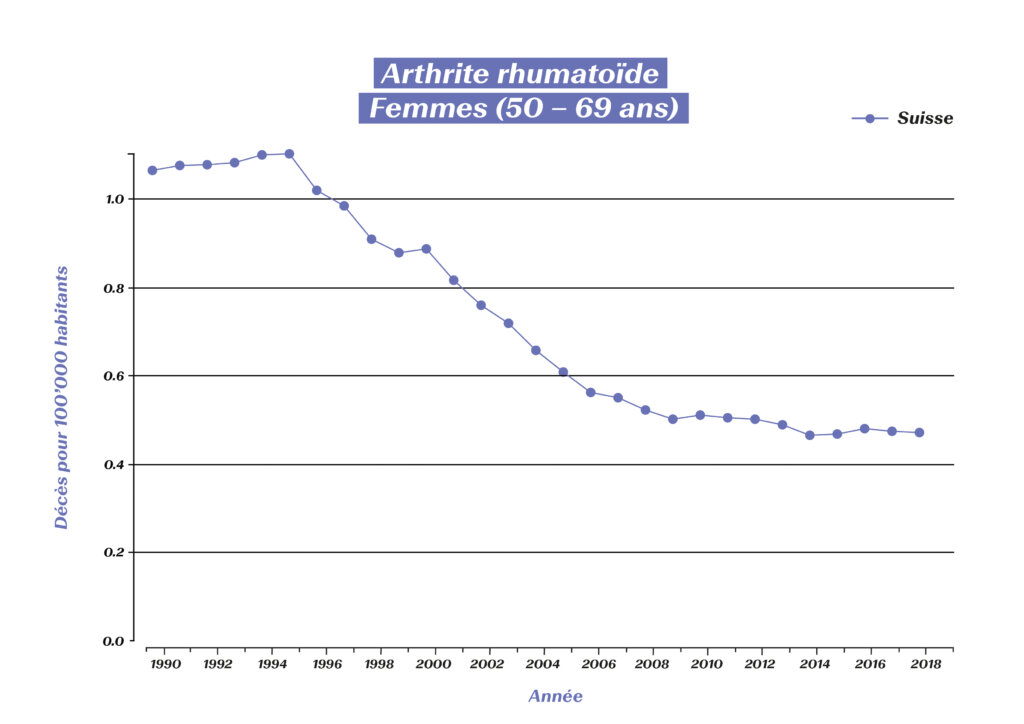
Décès liés à la PR chez les femmes âgées de 50 à 69 ans en Suisse (source: Global Burden of Disease (GBD)), https://vizhub.healthdata.org/gbd-compare/#
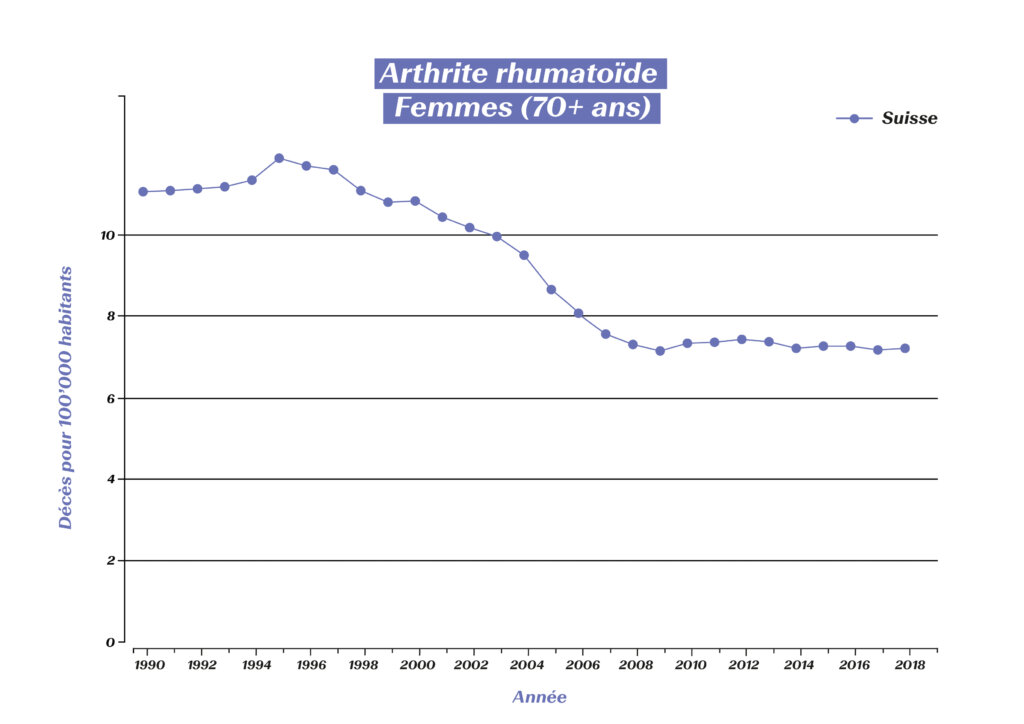
Décès liés à la PR chez les femmes âgées de 70+ ans en Suisse (source: Global Burden of Disease (GBD)), https://vizhub.healthdata.org/gbd-compare/#
Médecine de précision: diagnostic rapide et minimisation de la charge de morbidité
Les percées médicales de ces dernières années ont apporté un énorme soulagement aux patients et ont permis de réduire drastiquement le fardeau de la maladie. Les données portant sur près de 40 000 patients d’Allemagne indiquent par exemple une baisse significative de la charge de morbidité moyenne. La part de personnes présentant une faible activité de la maladie est passée à près de 50% au cours de la période considérée. Le contrôle optimisé de la maladie influe même sur les facteurs socio-économiques: le nombre de jours de maladie a pratiquement été divisé par trois entre le début et la fin de la période étudiée.4
On estime même qu’environ 70% des personnes atteintes de PR pourraient théoriquement atteindre une rémission au cours de la première année suivant le diagnostic. Atteindre un tel niveau exige toutefois d’établir un diagnostic précoce et de mettre en place le traitement adéquat.5 La disponibilité de nombreux médicaments aux mécanismes d’action différents permet d’adapter le traitement si nécessaire, jusqu’à atteindre l’objectif thérapeutique. Une combinaison de médicaments appropriés et de mesures de soutien telles que la physiothérapie permet de minimiser les troubles et de maintenir une qualité de vie adéquate.
La médecine de précision devrait également apporter de nouveaux progrès dans le traitement de la polyarthrite rhumatoïde dans les années à venir. L’analyse génétique des tissus articulaires permettra par exemple de prédire en peu de temps à quels médicaments un patient est susceptible de répondre. Bientôt, les personnes atteintes ne seront probablement plus réparties en différents groupes d’après des paramètres cliniques pour prédire l’efficacité des médicaments. Au lieu de cela, les signatures génétiques individuelles permettront de développer des schémas thérapeutiques sur mesure.6 Les séquelles d’une PR évolutive pourraient donc bientôt être de l’histoire ancienne.
1 Manger B. et al. (2020): 80 Meilensteine der Rheumatologie aus 80 Jahren. I-IV. Z Rheumatol.
2 Rheumaliga Schweiz (2021): Medikamente bei entzündlichem Rheuma.
3 Internisten im Netz (2017): Rheumatoide Arthritis: Prognose & Verlauf. https://www.internisten-im-netz.de/krankheiten/rheumatoide-arthritis/prognose-verlauf/#:~:text=Patienten%20mit%20rheumatoider%20Arthritis%2C%20die,um%203%2D13%20Jahre%20geringer
4 Fiehn, C. (2011): Rheumatoide Arthritis – Meilensteine für Klassifikation und Therapie. Dtsch Med Wochenschr 136: 203–205.
5 Deutsche Rheuma-Liga (2021): Rheumatische Erkrankungen: Zeit ist Remission. https://www.rheuma-liga.de/aktuelles/detailansicht/rheumatische-erkrankungen-zeit-ist-remission#:~:text=Theoretisch%20k%C3%B6nnten%20bis%20zu%2070,der%20Diagnose%20eine%20Remission%20erreichen
6 Northwestern University (2018): Rheumatoid arthritis meets precision medizine https://news.northwestern.edu/stories/2018/march/rheumatoid-arthritis-meets-precision-medicine/
Polyarthrite rhumatoïde (PR)
La polyarthrite rhumatoïde, autrefois appelée polyarthrite chronique évolutive, est une maladie inflammatoire des articulations. Une certaine confusion a longtemps régné quant à sa cause, et l’on suppose aujourd’hui qu’il s’agit d’une maladie auto-immune. Le système immunitaire se retourne contre les propres cellules du corps dans les articulations, les bourses séreuses et les gaines tendineuses, déclenchant ainsi des inflammations. Il arrive que des organes internes soient touchés en plus des articulations au cours de l’évolution de la maladie. La PR fait partie des plus de 200 maladies regroupées sous l’appellation de «rhumatisme».
La maladie apparaît généralement pour la première fois entre 30 et 50 ans et touche trois fois plus de femmes que d’hommes. Le surpoids et le tabagisme sont des facteurs de risque qui favorisent l’apparition d’une PR. En Suisse, environ 1% de la population est touchée par la polyarthrite rhumatoïde, ce qui en fait la maladie rhumatismale inflammatoire chronique la plus répandue.
Les symptômes de la PR sont variés et peuvent évoluer au cours de la maladie. Les premiers symptômes sont souvent non spécifiques: fatigue, sueurs nocturnes ou encore manque d’appétit. Apparaissent ensuite, de manière insidieuse, des symptômes typiques comme des douleurs et des gonflements articulaires bilatéraux, ainsi que des raideurs matinales.
La maladie est diagnostiquée à l’aide de techniques d’imagerie, d’analyses de sang et d’examens physiques tels que la palpation des articulations. Un traitement précoce est d’une importance cruciale, car les dommages causés par la PR ne cessent d’empirer au fil de l’évolution de la maladie.
Vous pourriez aussi être intéressé par:

Polyarthrite rhumatoïde – pratiquement plus de symptômes grâce à des thérapies modernes.

Migraine:
quand la douleur rythme la vie quotidienne et comment la recherche agit aujourd’hui pour y remédier
